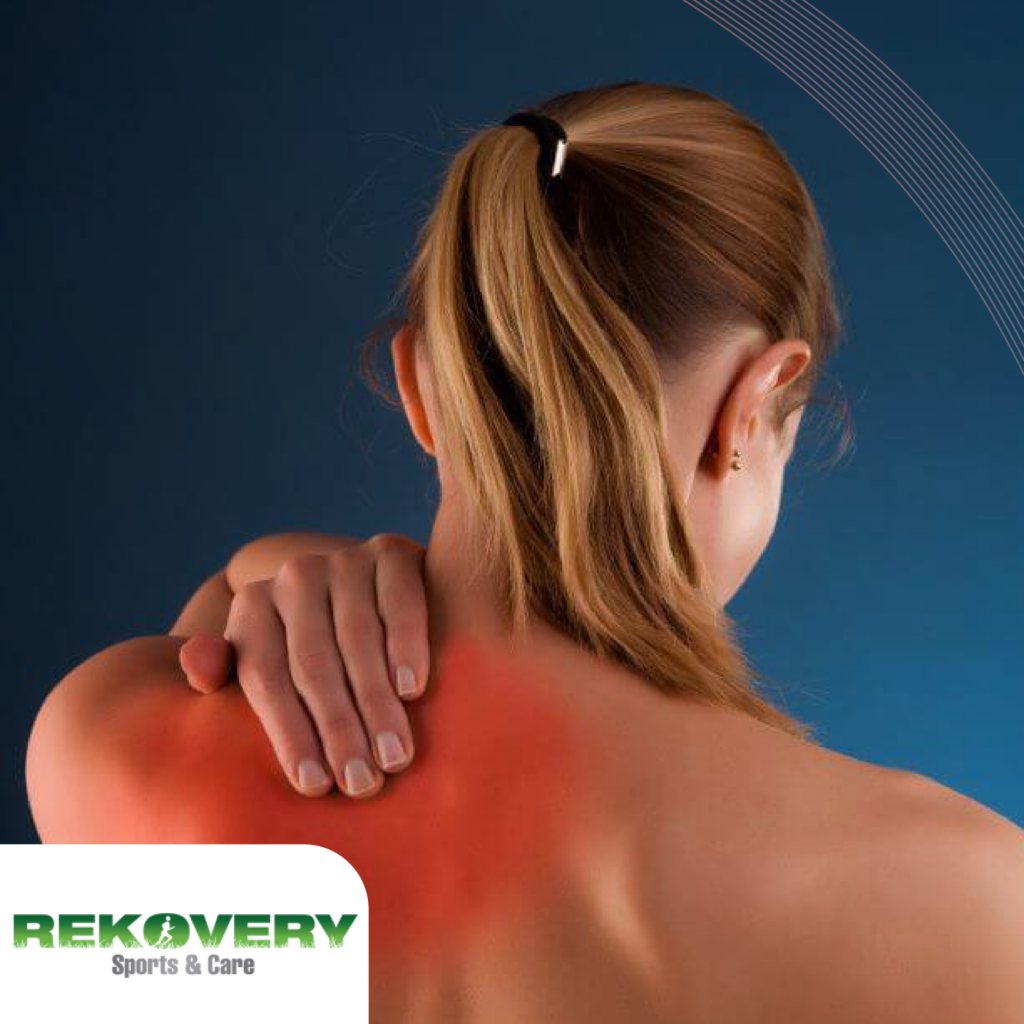
La tendinopatía calcificante es una de las principales razones detrás del dolor agudo en el hombro, afectando principalmente a personas de mediana edad, especialmente entre los 40 y 50 años, y siendo más frecuente en mujeres. Esta condición puede presentarse tanto en el brazo dominante como en el no dominante, aunque la incidencia es mayor en el primero. ¿Qué causa la calcificación en el hombro? Esta tendinopatía se caracteriza por la formación de depósitos de calcio en los tendones, principalmente en el supraespinoso, aunque también puede afectar al infraespinoso o, en casos menos comunes, al subescapular. Los cristales de calcio provocan una inflamación en el tendón, lo que puede resultar en un dolor agudo y molesto. Aunque no se entiende completamente la causa de estos depósitos de calcio, diversas teorías sugieren que pueden estar vinculados a factores como la genética, el envejecimiento celular, el daño repetitivo por movimientos constantes o ciertos desequilibrios metabólicos. ¿Cuáles son los síntomas más comunes de la tendinopatía calcificante? El síntoma más notorio de la calcificación en el hombro es el dolor, que puede ser tan intenso como incapacitante, afectando la calidad de vida de quienes lo padecen. En muchos casos, este dolor interrumpe el descanso nocturno y puede resultar en ausencias laborales. Además, la movilidad del hombro se ve frecuentemente limitada debido a la inflamación, aunque algunas personas no presentan síntomas evidentes y descubren la afección accidentalmente al realizar estudios para otras enfermedades. Fases de la tendinopatía calcificante La tendinopatía calcificante progresa en varias etapas: Fase formativa: Se inicia con la acumulación gradual de cristales de calcio, sin presentar síntomas o con molestias leves. Esta fase puede durar de 1 a 6 años. Fase reabsortiva: Aquí es cuando suelen aparecer los síntomas más dolorosos, ya que el calcio se libera y provoca irritación en los tejidos circundantes. Fase de reposo: En este punto, los depósitos de calcio permanecen estables, sin formar nuevos cristales ni liberar los existentes. Aunque el dolor suele ceder, la calcificación sigue presente, y pueden surgir brotes agudos de dolor. Diagnóstico de la tendinopatía calcificante Generalmente, las personas buscan atención médica debido a un dolor severo en el hombro que no puede explicarse por una lesión o esfuerzo reciente. El diagnóstico suele realizarse mediante radiografías, que permiten visualizar los depósitos de calcio y confirmar la presencia de la tendinopatía. Tratamientos para la calcificación en el hombro En la mayoría de los casos, los depósitos de calcio tienden a resolverse por sí solos, lo que significa que aquellos pacientes que no experimentan dolor no requieren tratamiento específico. Cuando el dolor es persistente, los tratamientos suelen incluir medicamentos analgésicos, antiinflamatorios o, en algunos casos, infiltraciones con analgésicos locales y corticoides. El uso de frío en la zona afectada varias veces al día también puede aliviar los síntomas. La fisioterapia juega un papel crucial, ayudando a mejorar la movilidad del hombro afectado y reduciendo el riesgo de que el dolor se convierta en crónico. ¿Qué medicamentos se emplean para tratar la tendinopatía calcificante? El tratamiento farmacológico suele comenzar con antiinflamatorios no esteroides (AINEs) para reducir la inflamación, especialmente durante la fase más aguda. Si el dolor persiste, los fisioterapeutas y médicos pueden recomendar terapias adicionales como ultrasonidos o ondas de choque, entre otros enfoques. Tratamientos naturales y prevención Aunque no existen remedios naturales específicos que curen la calcificación en los tendones, llevar una dieta rica en vitaminas y minerales esenciales, como el magnesio, puede favorecer la salud de los tendones. Algunas hierbas con propiedades antiinflamatorias, como la salvia o la equinácea, podrían contribuir al bienestar general. Sin embargo, siempre es recomendable consultar a un profesional médico antes de probar estos métodos. Para prevenir futuros episodios de calcificación, es esencial mantener una alimentación equilibrada, evitar sobrecargar los tendones con esfuerzos excesivos y acudir a revisiones periódicas si se han experimentado problemas previos en el hombro. ¿Es necesario recurrir a la cirugía? La cirugía es rara para tratar la tendinopatía calcificante. Por lo general, los tratamientos conservadores, como los medicamentos y la fisioterapia, resultan ser efectivos. Sin embargo, si los síntomas persisten y afectan gravemente la calidad de vida del paciente, se podría considerar una intervención quirúrgica para eliminar los depósitos de calcio.