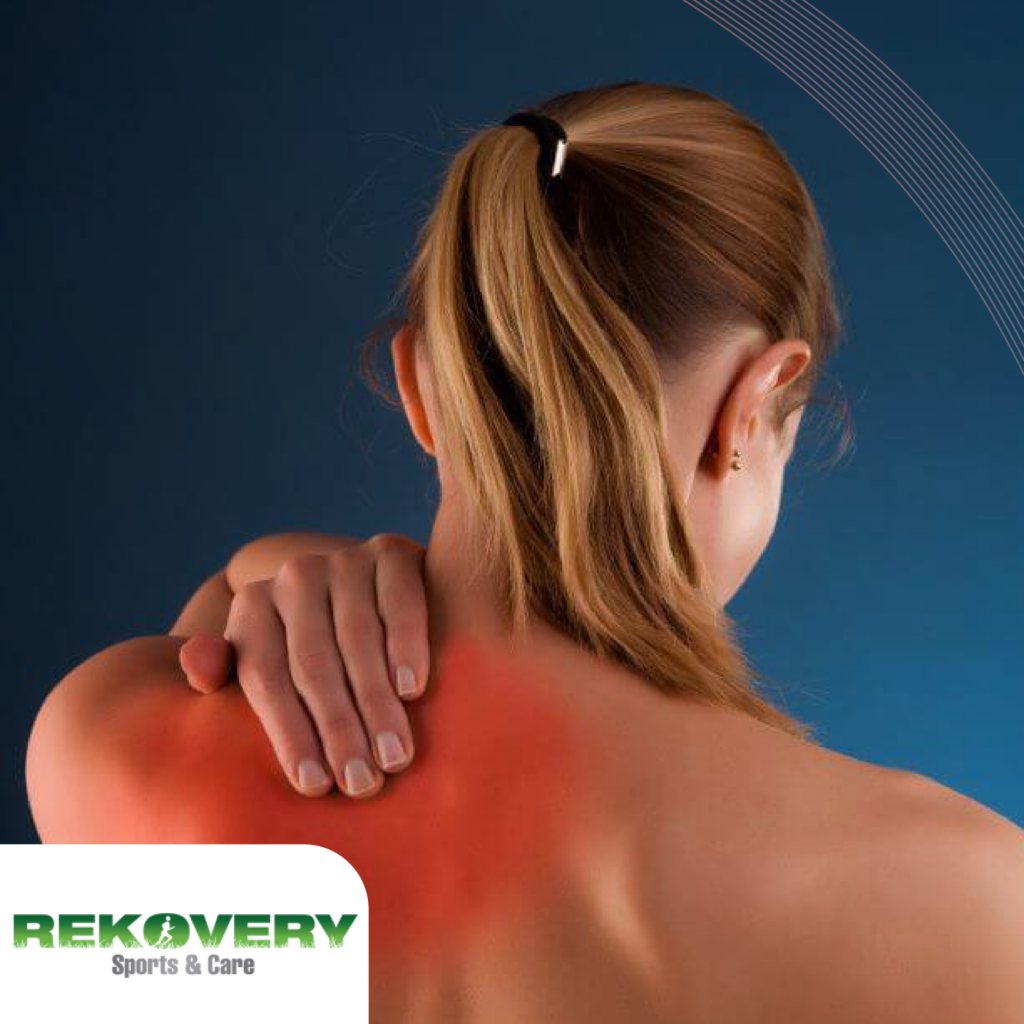
Es posible que hayas oído hablar del “chasquido de la escápula”, también conocido como síndrome escapulotorácico, un término utilizado para describir el crujido o “clic” que se experimenta en la zona de la escápula al mover el brazo, especialmente cuando se involucra el hombro. Este problema puede necesitar atención especializada dependiendo de su intensidad y síntomas. En este artículo te explicamos qué lo causa, cómo se diagnostica y las opciones de tratamiento disponibles. ¿Qué es el chasquido escapular? El chasquido escapular o síndrome escapulotorácico se refiere a un fenómeno en el que la escápula (hueso triangular situado entre las costillas segunda y séptima) no se desliza correctamente sobre la caja torácica, debido a la inflamación y atrofia de los músculos que la rodean. La escápula, al ser el soporte de varios músculos importantes para mover el brazo, puede verse comprometida cuando estos músculos se inflaman, lo que genera molestias y alteraciones en la postura. Este trastorno fue identificado por primera vez en 1867 por el cirujano francés Boinet. Si no se trata adecuadamente, la debilidad muscular resultante puede cambiar la posición de la escápula, lo que conlleva a diversas lesiones traumáticas. Síntomas del chasquido escapular El síntoma más característico del síndrome escapulotorácico es la sensación de un “chasquido” o “crujido” que ocurre cuando el brazo se mueve, generalmente acompañado de un dolor localizado en la zona. Este sonido puede ser un indicativo de que los músculos no se deslizan adecuadamente sobre la escápula. Los pacientes a menudo experimentan dolor al tacto o al realizar ciertos movimientos, sobre todo aquellos que involucran la actividad física. Los síntomas pueden aparecer de forma gradual, a veces como consecuencia de un cambio en el patrón de actividad, o bien tras un traumatismo directo en la zona. Causas del síndrome escapulotorácico Existen varias razones que pueden dar lugar al chasquido de la escápula. Entre las más comunes se incluyen: Traumatismos en el hombro: Fracturas en la escápula o en las vértebras pueden generar irritación e inflamación. Movimientos repetitivos: Actividades como golpear una pelota de béisbol o tenis pueden generar inflamación en los tejidos entre la escápula y la caja torácica. Inactividad muscular: En casos donde la musculatura escapular se debilita o atrofia por falta de movimiento, los músculos dejan de deslizarse correctamente, provocando que la escápula se adhiera a la pared torácica. Malas posturas y sobrecarga: La postura incorrecta y el uso excesivo del hombro pueden modificar la alineación de la articulación escapulotorácica, lo que favorece la aparición del síndrome. Diagnóstico y tratamiento del chasquido escapular Para diagnosticar este problema, es fundamental consultar con especialistas en traumatología que puedan evaluar los síntomas y realizar un estudio completo. En muchos casos, la exploración visual es suficiente para detectar la alteración, como la llamada “escápula alada”, donde el borde de la escápula se eleva anormalmente. A través de técnicas de imagen como radiografías, ecografías, resonancias magnéticas o tomografías computarizadas, los médicos podrán observar las irregularidades en los huesos o músculos de la zona afectada. Opciones de tratamiento El tratamiento conservador es eficaz para la mayoría de los casos de chasquido escapular. Entre las opciones más comunes se incluyen: Reposo: Evitar movimientos que agraven la inflamación de la zona. Aplicación de hielo: Reducir la inflamación con compresas frías. Medicamentos antiinflamatorios: Para controlar el dolor y la inflamación, siempre bajo prescripción médica. Fisioterapia: Ejercicios de rehabilitación para recuperar la movilidad y fortalecer los músculos afectados. Si los tratamientos conservadores no ofrecen resultados satisfactorios, en casos más graves, puede ser necesario recurrir a la cirugía artroscópica. Este tipo de intervención mínimamente invasiva presenta ventajas significativas, como menor tiempo de hospitalización y rehabilitación, en comparación con una cirugía abierta tradicional. La artroscopia permite tratar el problema con menos agresión a los tejidos circundantes. Prevención y seguimiento Una vez iniciado el tratamiento, es esencial mantener un estilo de vida saludable para prevenir futuras lesiones. Esto incluye realizar ejercicios específicos para fortalecer la musculatura escapular, corregir hábitos posturales y evitar esfuerzos excesivos que puedan agravar la condición. Si experimentas dolor o chasquidos en el hombro, no dudes en consultar con un especialista. En Clínica Elgeadi, ofrecemos técnicas avanzadas para diagnosticar y tratar lesiones en el hombro, garantizando un enfoque profesional y mínimamente invasivo para una recuperación más rápida y efectiva. Recuerda que un diagnóstico adecuado es fundamental para poder elegir el tratamiento más adecuado, ya sea conservador o quirúrgico, y así mejorar tu calidad de vida sin dolor.